Пульпит – воспалительные процессы в мягких тканях зуба. Пульпой называют сосудисто-нервный пучок, состоящий из множества капилляров и нервных волокон. Поэтому довольно часто пульпу именуют нервом.
Пульпит составляет пятую часть всех стоматологических заболеваний.
Почему развивается воспаление?
Основной причиной развития воспалительных процессов в пульпе является инфицирование ее инфицирование при запущенном кариесе. Обычно (в 90% случаев) инфекция попадает в пульпу через кариозную полость. Но иногда возможен ретроградный путь (проникновение бактерий сквозь отверстие на корне или пародонтальные карманы). Крайне редко (при остеомиелите, ОРЗ, краснухе, ветряной оспе, гайморите) инфекция заносится через кровь – гематогенный путь.
Причинить пульпит могут и другие факторы:
-
некачественная обработка кариозной полости или случайное повреждение пульповой камеры при лечении кариеса;
-
неправильная пломбировка канала;
-
ожог пульпы при обтачивании зубной коронки перед протезированием;
-
заболевания десен, приводящие к формированию зубодесневых карманов;
-
травмирование зуба.
В зависимости от этиологии различают 4 вида пульпитов:
-
инфекционный – развивается вследствие проникновения в пульпу патогенных бактерий;
-
травматический – причиной является нарушение стерильности пульпа при травматическом повреждении зуба, из-за чего условно патогенные бактерии направляются в пульповую камеру и провоцируют воспаление;
-
ятрогенный, или медицинский – возникает по вине стоматолога из-за неправильной обработки кариозной полости;
-
конкрементозный – результат нарушения метаболизма в нервно-сосудистом пучке, сопровождается формированием конкрементов или дентиклей (заместительного дентина).
Признаки болезни
Обычно пульпит заявляет о себе болевым синдромом, который может иметь различную выраженность.
В зависимости от проявлений болезни различают пульпит:
-
острый – сопровождается сильными приступообразными болями (они усиливаются ночью), возникающими как самопроизвольно, так и в результате воздействия холода или тепла, боль часто отдает в шею, уши, виски и не снимается даже при приеме анальгетиков;
-
хронический – боль ноющая, почти незаметная, проявляется довольно редко.
Острый пульпит бывает серозным и гнойным. Если развивается гнойный процесс, то боль становится постоянной и приобретает стреляющий и пульсирующий характер.
Как отличить пульпит от других заболеваний?
Многие стоматологические заболевания сопровождаются болевыми ощущениями. Но при пульпите они отличаются некоторыми характерными особенностями.
Пульпит и кариес
При кариесе болезненность появляется только при воздействии термических или химических раздражителей. Если раздражитель устранить, то болевой синдром сразу же прекращается. При пульпите боль чаще всего возникает беспричинно. Если же ее причиняет раздражитель, то после его устранения болевые ощущения исчезают не ранее, чем через четверть часа.
Пульпит и невралгия тройничного нерва
Обычно при пульпите выраженность болевых ощущений значительно меньше, чем при невралгии. Но иногда сила боли при этих заболеваниях сопоставима. Различие состоит в том, что при невралгии болевой синдром ночью исчезает или сильно ослабляется, а при пульпите – усиливается.
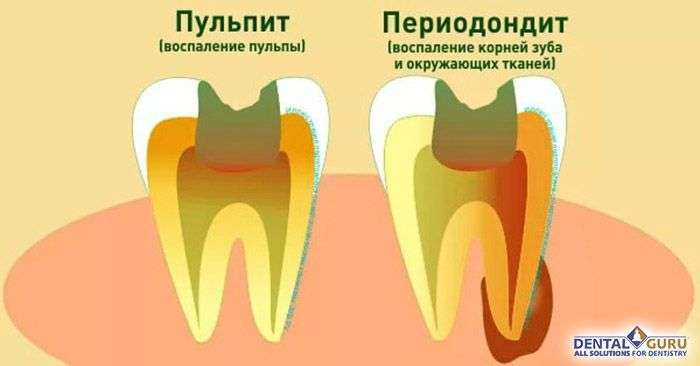
Пульпит и периодонтит
При пульпите перкуссия и накусывание не вызывают боли. При периодонтите любое из этих действий становится причиной сильных болевых ощущений.
Различить эти заболевания поможет рентген. При пульпите он не покажет никаких патологий, а при периодонтите будут заметны изменения.
Но не стоит пытаться самостоятельно диагностировать и лечить пульпит, что может спровоцировать различные осложнения и привести к потере зуба. При появлении малейшей боли следует обратиться в стоматологическую клинику.
Диагностика
Обычно для стоматолога диагностика пульпита не представляет особого труда. В большинстве случаев врачу достаточно осмотреть ротовую полость. Но, чтобы подтвердить диагноз и определить стадию болезни, пациенту делают рентгеновский снимок. На основе результатов рентгена специалист подбирает оптимальный метод лечения.
Терапевтические методы
Если диагностирован пульпит зуба, лечение может осуществляться двумя способами:
-
хирургическим – производят депульпирование зуба;
-
консервативным – удается сохранить пульпу.
Хирургическое лечение
Этот метод является традиционным и используется в большинстве случаев. Но в таком случае зуб после пульпита изменяет свой цвет и становится более хрупким.
Депульпирование (так называют процедуру по удалению нерва) может производиться как после предварительного умерщвления нерва, так и без него.
Хирургическое лечение осуществляется в несколько этапов:
-
вводят анестезирующее средство;
-
удаляют пульпу и устраняют поврежденные кариесом ткани;
-
оценивают длину каналов;
-
устанавливают временную пломбу;
-
если не возникло осложнений, то при втором посещении очищают, расширяют, промывают антисептическими средствами и пломбируют каналы, предварительно установив штифты;
-
устанавливают постоянную пломбу на зубную коронку.
Качество пломбирования контролируется при помощи рентгена.
Консервативное лечение
Сохранить пульпу возможно только у детей и людей младше 30 лет, если они обратились к стоматологу на начальной стадии болезни, что случается крайне редко, так как большинство людей терпят боль до последнего. Если же начнутся гнойные процессы в пульпе, то ее придется удалять.
Консервативный метод предполагает тщательную обработку зубной полости лекарственными препаратами, после чего устанавливается пломба.
Особенности пульпита у детей
Чаще всего обнаруживается пульпит молочного зуба, что имеет несколько объяснений.
У детей, в отличие от взрослых:
-
слой дентина и эмали значительно тоньше;
-
дентин плохо минерализован;
-
корневые каналы расширенные;
-
волокнистая ткань рыхлая;
-
системы не полностью сформированы, что способствует развитию воспаления.
Некоторые родители считают, что необязательно производить лечение пульпита молочных зубов, если отсутствует боль. Но это мнение совершенно неправильное. Если не лечить молочные зубки у ребенка, то постоянные зубы будут тоже нездоровыми.